本記事では、上部消化管内視鏡検査について説明していきます。
上部消化管内視鏡検査とは何なのか、上部消化管内視鏡ではどのようなスコープが使用されているのかについて説明したいと思います。
以前に「内視鏡室での臨床工学技士の業務と役割」で大雑把にですが業務内容は説明しましたが、本記事より各項目・・・何なら、各検査や治療ごとにどんな検査/治療をしているのか、業務としてはどんなことをしているのかを説明していきます。
その第1号が上部消化管内視鏡検査です。
では・・・
いざ、内視鏡の世界へ!!
内視鏡システム:FUJIFILM(左)、OLYMPUS(右), 各社HPより

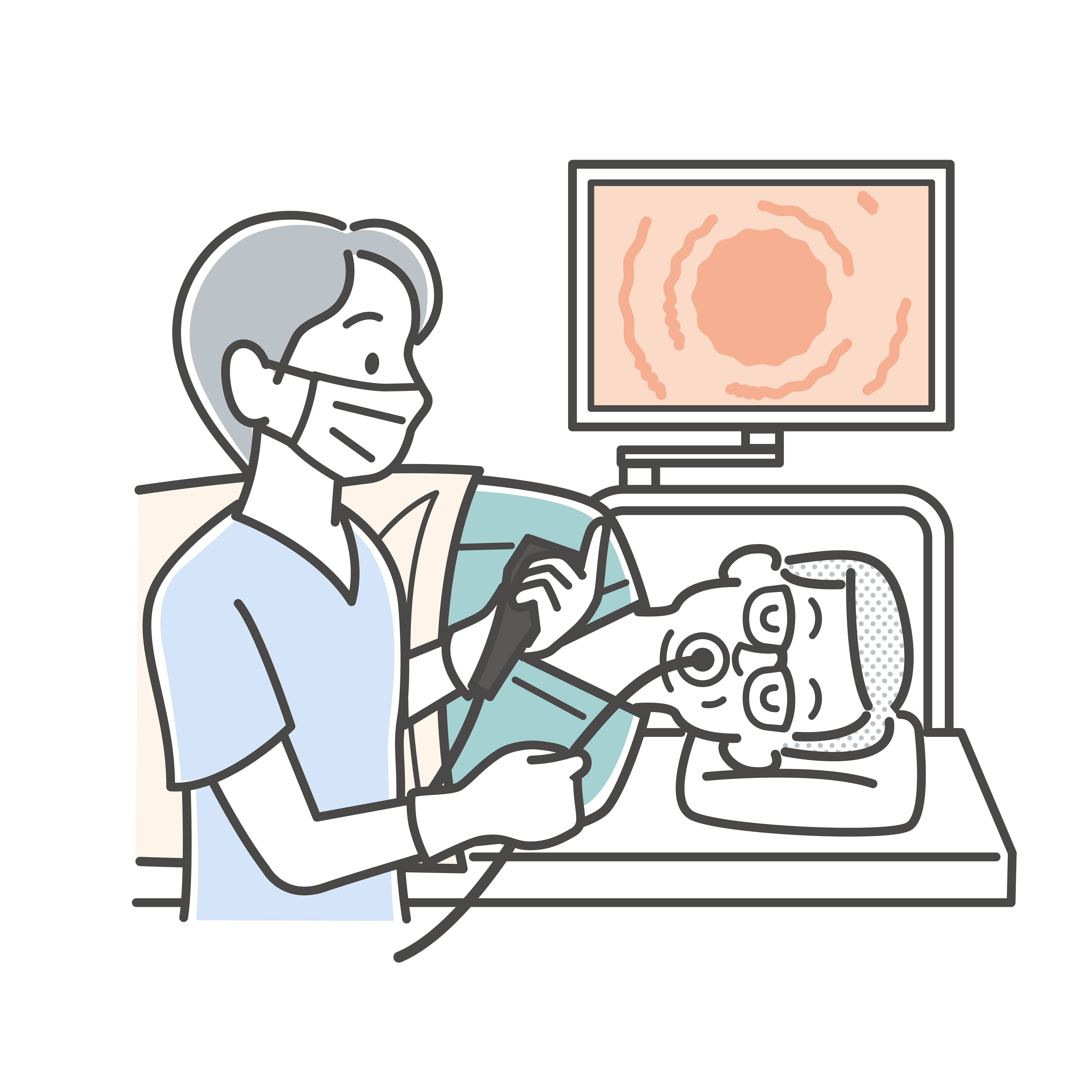
上部消化管内視鏡検査(EGD, GS, GIF)
上部消化管内視鏡検査は、一般的には”胃カメラ“と呼んでいますね。
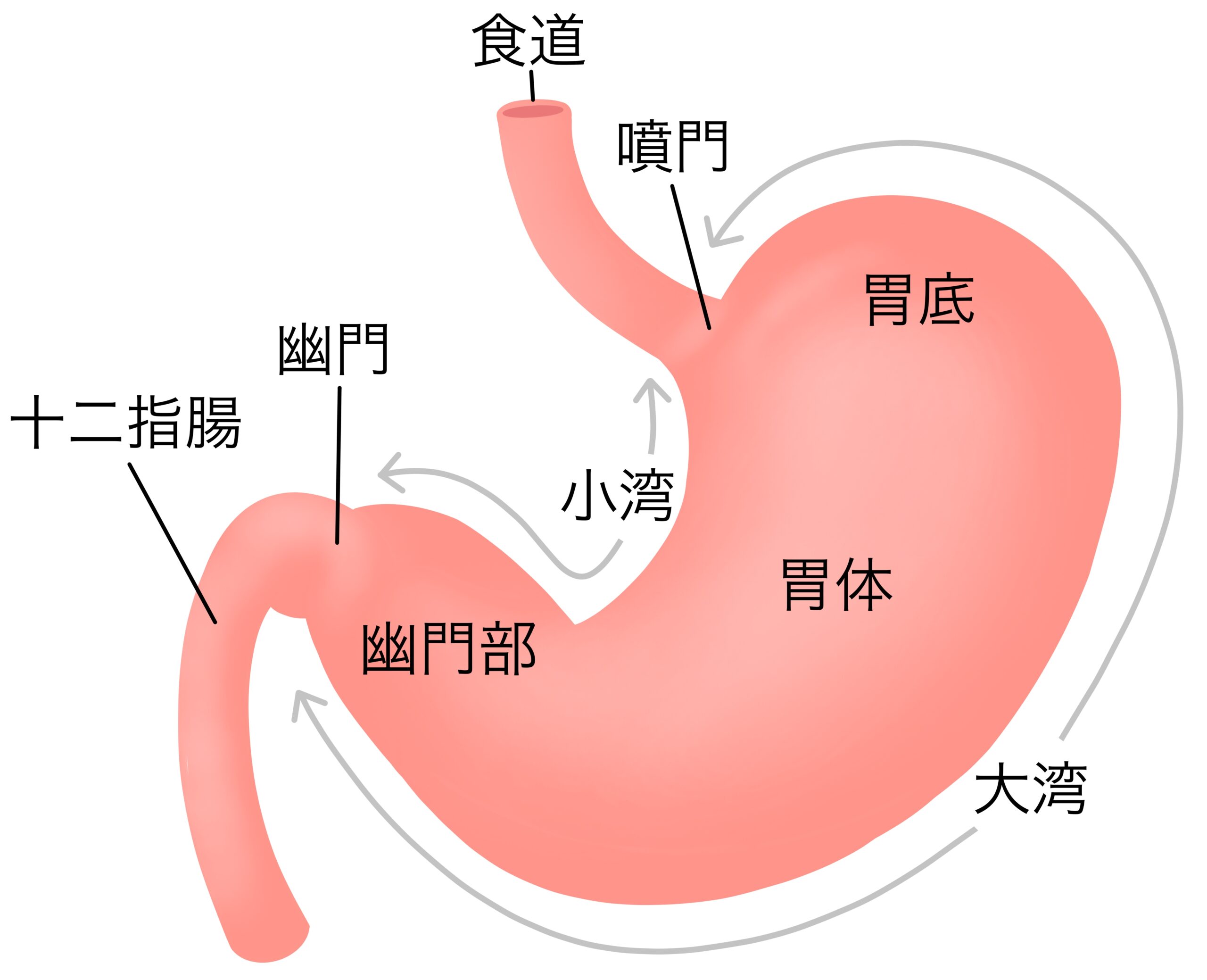
上部消化管とは、食道、胃、十二指腸を示します。
上部消化管(食道/胃/十二指腸):illust ACより
口または鼻から内視鏡を挿入して、食道、胃、十二指腸まで観察して消化管内の画像を撮影して記録をしています。
検査の流れは後述しますが、喉奥に指ほどの太さの内視鏡スコープを通すわけですから、ご想像の通りしんどい検査なのは確かなのです。
内視鏡CEは、システムや内視鏡スコープだけに集中するだけではなく、患者ケアにもしっかりと意識しなければなりません。
急変も充分に生じ得る現場なので、vitalの変化にも気を遣いましょう。
上部内視鏡検査イメージ:illust ACより
 Moegi
Moegi私は内視鏡室で心停止の現場に遭遇したことがあります。
内視鏡業務だろうが、気は抜くことはできません。
EGD? GS? GIF? どの略語が正しいの?
私達内視鏡CEのみならず、内視鏡に関わるDrやNsは、単に”上部”、”下部”で呼び分けることが多いかもしれません。
さて、用語の問題なのですが、上部消化管内視鏡検査の略語について、カルテを見ていると”GS“や”GIF“と記載されていることが多いように思えますが、中にはEGDとも。
それぞれの略語を確認します。
- GS :gastroscopy
→ gastro:胃, scopy:内視鏡検査
→ つまり、胃内視鏡(胃カメラ)であり、上部消化管内視鏡検査 - GIF :gastrointestinal fiberscope
→ gastro:胃, intestinal:腸の, fiberscope:ファイバースコープ
→ つまり、上部消化管内視鏡検査 - EGD:esophagogastroduodenoscopy
→esophago:食道の, gastro:胃, duodeno:十二指腸の, scopy:内視鏡
→つまり、上部消化管内視鏡検査
上記、微妙に表現が異なるものの、全て”上部消化管内視鏡検査”を示します。
ポイントは“GIF”は日本でしか通用せず、国際的には”EGD”でないと通用しないということです。
EGD・・・つまり、”esophagogastroduodenoscopy”ですが、少し長ったらしいので、”upper endoscopy“・・・何なら単に”upper”という簡略化したものでも通用することが分かりました。※正確には”upper gastrointestinal endoscopy”です。
内視鏡分野に関わらず、略語には今のトレンドというものがあり、年々表現が移行することもあります。
少し例を挙げると、ESKD、CKRT、VAIVT、LEAD、CLTI・・・etc、などです。
「それ、もう古いよ。今はこう言うんだよ」・・・と言われる前に、情報/トレンドにはアンテナを張っておきましょう。



近年、海外より留学の先生が来られる機会が増えた当院ですが、CEも話す機会は結構あり、医療英語の日々上達してきているのは有り難いことです。
「通用することが分かりました」というのは、私が海外の先生と繰り返し話していくうちに、言い回しに慣れてきて「これで通用するのか」と理解してきたから言えることです。
何のために検査をするの?
上部消化管検査の代表的な目的を以下に示します。
大体同じような項目になります。
- 食道癌
- 治療後フォロー(ESD、放射線治療など)
- 逆流性食道炎
- 食道潰瘍
- 胃癌
- 胃潰瘍
- 治療後フォロー(ESD、EMRなど)
- 胃炎
- ポリープ
- 十二指腸癌
- 乳頭癌
- 治療後フォロー(ESD、EMRなど)
- 十二指腸潰瘍
- ポリープ
上部消化管内視鏡検査の種類
通常検査と拡大検査
上部消化管内視鏡検査は、細かいことは無視しますと、通常検査と拡大検査の2種類に分類されます。
いわゆる”胃カメラ”が通常検査というのに対して、拡大検査というのは、拡大(ズーム)機能が付いた拡大スコープを使用して上部消化管の検査をする内視鏡検査です。
全員の患者に拡大検査を実施するというわけではなく、一度通常検査をしてその際に、例えば早期胃癌や早期十二指腸癌と疑わしい病変を発見した場合に、「これは内視鏡で手術できるのか?(ESDができるのか?)」、「どれくらいの範囲まで病変があるのか?」ということを拡大(ズーム)をして病変を詳しく観察するのが拡大検査です。
拡大検査は基本的にESD前に実施するものですが、拡大して詳しく検査した結果、病変の所見により「やっぱ、外科の手術の方が良いな」と判断されることもあります。



「細かい話は無視します」というのは、超音波内視鏡(EUS)や内視鏡的逆行性胆管膵管造影(ERCP)に関して今回は除外します・・・ということです。
全症例に拡大検査をしない訳
拡大検査ではズーム機能付きの内視鏡スコープを使用するのですが、それなら全員に拡大検査をすれば良いのではないのか?と思われる方もいらっしゃるかもしれません。
当然と言えば当然ですが、実際はほとんどの患者さんが通常検査を実施しています。
その理由をCEの視点から簡単に説明します。
検査時間
というのも、通常検査であれば5〜10分程度で終了しますが、拡大検査だと病変の詳細な観察を必要とするので検査時間は30〜60分となり、1検査あたりの所要時間がかなり異なってきます。
全ての患者を拡大検査にしてしまうと、1日に検査できる患者数が制限されてしまうことになります。
内視鏡スコープ径
ズーム機能付きの内視鏡スコープ・・・通称”拡大スコープ“と、ズーム機能のないスコープ・・・通称”汎用スコープ(もしくは、通常スコープ)”の違いですが、単にズーム機能の有無だけではありません。
拡大スコープは基本的には副送水という送気/送水以外の送水機能が備わっているのですが、この副送水機能がついていることもあり、基本的に拡大スコープは副送水機能の無い汎用スコープよりも太くなっています。
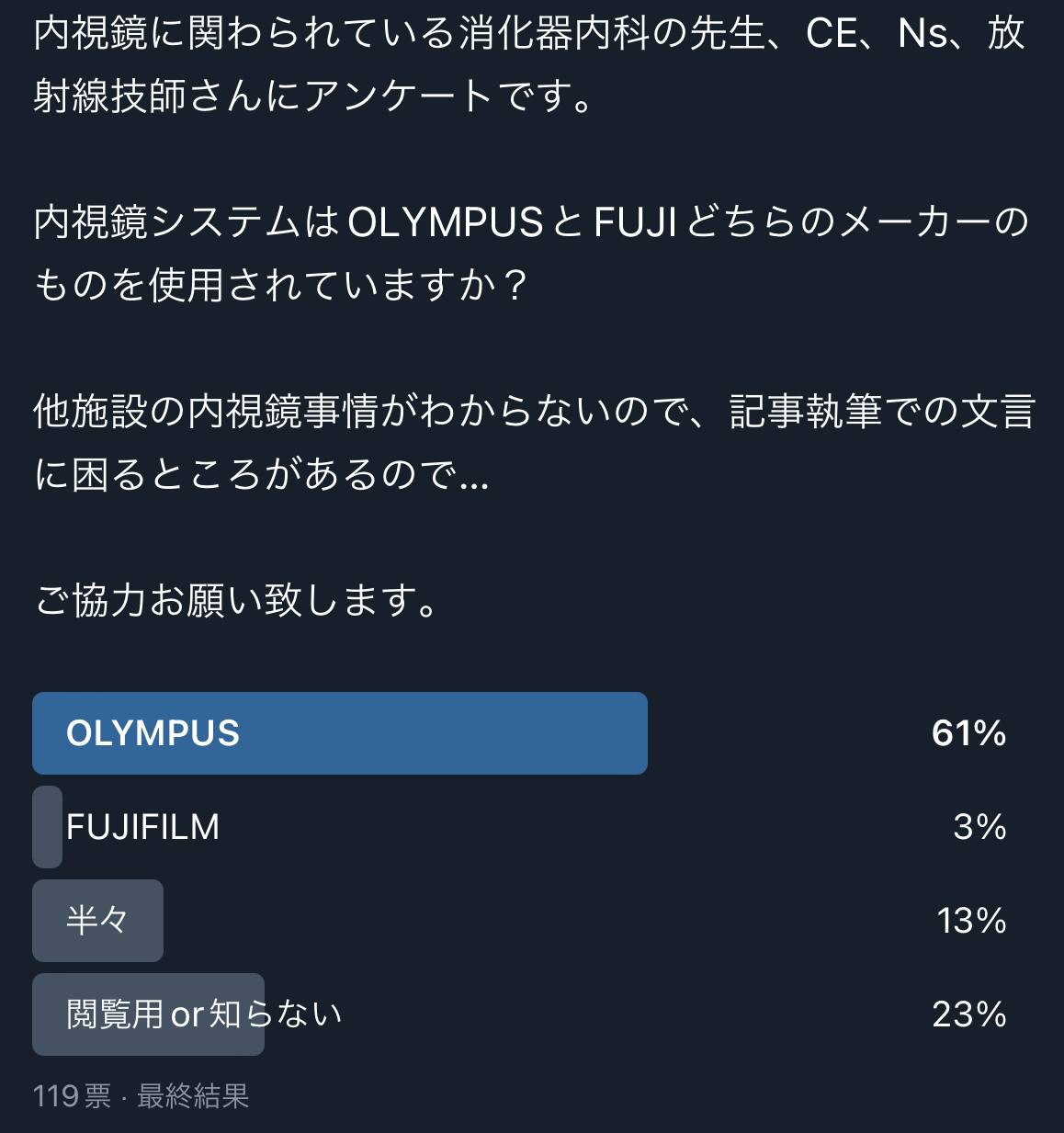
以前アンケートを取らせていただいたのですが、今の主流はOLYMPUS社を使用される施設がほとんどで、現在一般的に使用されている汎用スコープである”GIF-H290″というスコープの太さは8.9mm、同シリーズの拡大スコープである”GIF-H290Z”やその後継スコープである”GIF-XZ1200″や”GIF-EZ1500″のスコープ径は9.9mmとなっており、1mmの差があります。
もう少し古いGIF-H260は9.8mm、GIF-H290Zは10.8mmということもあり、時代が進むとともにスコープ径は細くなってきていることがわかります。
1mm程度の差にはなるのですが、患者さんには少しでも負担を軽減して検査を受けていただきたいので、出来るだけ細いスコープを使用したいとは考えます。
  |



年齢や体格によって、使用するスコープマネジメントはしたいものです。
「次の患者さんはこのスコープ使いたいから確保しておいて!!」、「あのスコープ洗浄は後何分かかる?」などと使用できるスコープと洗浄中のスコープは常に把握しておくできですね。


価格について
やはり、良い機能が付いたスコープの方が価格が高いのです。
全てのスコープを拡大スコープにしたいのですが、そう簡単に揃えられるものではありません。
私の施設でも、OLYMPUSの上部用スコープに関して、汎用スコープが10本程度に対し、拡大スコープは4本程度となります。
FUJIFILMも色々揃えてはいますが、それでも汎用スコープが8本程度に対し、拡大スコープは5本程度となります。
全てを拡大スコープで揃えるのには予算的な問題はあります。



拡大スコープのレンタルスコープや修理のための代替スコープを用意してもらうにしても、拡大スコープは入手し難いときもあります。
単純に拡大スコープは生産数が少ないのも理由の一つです。
内視鏡スコープの種類
では、上部消化管検査(通常検査、拡大検査)で使用するスコープの種類を紹介します。
汎用スコープ
何もともあれ、胃カメラのスコープと言えば汎用スコープです。
特にこだわりや患者状態などに問題がなければ、汎用スコープを選択します。
拡大スコープと異なり、ズーム機能がありません。
副送水機能は、スコープの機種によれば汎用スコープにも備わっているものもあります。



現場では「汎用スコープ」と言うことは少なく、拡大スコープなどと区別するために、”普通のスコープ”や”通常スコープ”と呼んでいます。
拡大スコープ
既に説明はしていますが、拡大スコープはズーム機能と副送水機能が備わっています。
そのために、汎用スコープよりは1mm程度太くなっています。
検査数が多くて汎用スコープが洗浄に回っているために、拡大スコープをする必要が出てくることもありますが、患者さんの年齢や体格、食道通過障害などがある患者では少し太いことを考慮して使用を控えることを考慮する場合もあります。
スコープセッティング時に先生へ「今、拡大スコープしかなく、次の患者さんは小柄でお年寄りな方なので、通常スコープの洗浄待ってもよろしいですか?」・・・などと一声あると良いと思います。
  |



上の画像は拡大スコープと汎用スコープの比較です。
光の加減と思いますが、1mmの差が見た目以上にあるように見えます。
経鼻スコープ(細径スコープ)
経鼻スコープ(細径スコープ)というものがあり、汎用スコープを細くしたスコープです。
経口だとどうしても反射が強い人が一定数おり、一番負担の強いであろう喉のスコープの通過性は個人差があります。
また、何らかの原因で食道狭窄など通過障害がある患者さんでは、通常の汎用スコープでは通過できないこともあったり、以前の検査で汎用スコープでしんどい思いをした患者さんが細いスコープを希望されたりすることがあります。
そういう患者さんのために、ボールペン/鉛筆サイズの経鼻スコープ(細径スコープ)が存在します。
具体的には、OLYMPUS社のGIF-H290が8.9mmに対し、経鼻スコープであるGIF-1200Nは・・・5.4mmとなっています。
  |



患者さんが楽になるのならば、汎用スコープを全て経鼻スコープにすれば良いのでは?と思う方もいるかもしれませんが、細くなることによるデメリットも存在します。別記事で説明することにします。
側視鏡
側視鏡は汎用スコープなどの直視鏡のように先端にレンズが付いているのではなく、スコープ先端の側面にレンズが付いています。
十二指腸の特に十二指腸乳頭部をレンズによる正面視をして観察するのが困難であることが度々ありますが、側視鏡であれば難なく腸管壁を正面視することが可能となります。
側視鏡はルーチンとして通常の検査で使用することはありません。
十二指腸乳頭部・・・つまり、ファーター乳頭部分を観察した際に使用します。
ERCPやESD後のフォロー観察やステント抜去時に使用します。
側視鏡はERCPでこそ活躍するスコープとなっています。
  |



なお、”側視スコープ”とは普段誰も言わないので、”側視鏡”という統一感の無い感じになっているのはご了承ください。
さいごに
続いて、検査の流れを説明したいと思います・・・と進めたいところですが、いつもの事ながら尺が長くなり過ぎたので、一旦ここで区切りを付けたいと思います。
本記事では、主に上部消化管内視鏡検査のスコープ選択にスポットが当てられたように感じます。
同じ通常検査でも、体格や年齢、前回のスコープの通過性などにより、拡大スコープや少し古いスコープを選択しても良いのか、もしくは経鼻スコープを選択した方が良いのか、日々患者状況と洗浄中のスコープを把握して内視鏡室のマネジメントすべきだと私は思います。
次回は、「検査の流れと介助のポイント」として説明をしていきたいと思います。



















コメント